Mắc bệnh tim mạch có nên tiêm vắc xin ngừa Covid-19 hay không? là mối quan tâm của rất nhiều người. Nhằm cung cấp thêm thông tin về sức khỏe, Trung tâm Cảnh giác dược (Bộ Y tế) dẫn nguồn mới nhất từ Hiệp hội Tim mạch châu Âu (ESC) về một số khuyến cáo về tiêm vắc xin Covid-19 với người có bệnh tim mạch.
Nên hay không nên tiêm vắc xin Covid-19 ở bệnh nhân tim mạch?
Theo ESC, hiện tất cả bệnh nhân mắc các bệnh tim mạch đều cần được tiêm vắc xin ngừa Covid-19. Vắc xin không đảm bảo ngăn chặn lây nhiễm Covid-19 nhưng làm giảm khả năng bệnh diễn biến nghiêm trọng dẫn đến nhập viện và tử vong.
Những người mắc bệnh tim mạch có khả năng có nguy cơ tử vong cao khi mắc Covid-19, do nhiễm bệnh làm tăng gánh nặng cho tim thông qua nhiều cơ chế, bao gồm cả tình trạng viêm trực tiếp ở tim. Vì vậy, tất cả bệnh nhân bị bệnh tim mạch nên tiêm chủng khi được đề nghị.
Bệnh nhân có bệnh tim mạch bao gồm những người bị rung nhĩ, đau thắt ngực, bệnh cơ tim, bệnh tim bẩm sinh, tiểu đường, sa sút trí tuệ, đau tim, suy tim, ghép tim, thuyên tắc phổi (cục máu đông trong phổi), bệnh mạch máu ngoại vi (xơ cứng động mạch), đột quỵ hoặc cơn thiếu máu cục bộ thoáng qua (đột quỵ nhỏ).
Vắc xin Covid-19 tác động ở người bệnh tim mạch như thế nào?
Vắc xin Covid-19 không gây bất kỳ ảnh hưởng nghiêm trọng nào ở những bệnh nhân bị bệnh tim mạch trong các cuộc thử nghiệm được thực hiện. Các phản ứng phổ biến nhất ở tất cả các bệnh nhân bao gồm đau tại chỗ tiêm, mệt mỏi, nhức đầu, đau cơ hoặc ớn lạnh. Tình trạng đau và cứng cánh tay có thể kéo dài trong vài ngày. Mệt mỏi và ớn lạnh là các phản ứng thứ phát sau khi hệ thống miễn dịch nhận biết các gai protein của vi rút. Tiêm vắc xin không gây nhiễm Covid-19.
Nhiều khả năng trong lần tiêm vắc xin thứ 2, khi phản ứng miễn dịch với vắc xin có xu hướng mạnh hơn, những bệnh nhân tim nặng và thường khó thở khi nghỉ ngơi có thể cảm thấy không khỏe do sốt nhẹ và xuất hiện các triệu chứng tương tự như cúm. Những phản ứng này thường tồn tại trong thời gian ngắn, kéo dài khoảng 24 – 48 giờ, đáp ứng tốt với paracetamol và việc bổ sung thêm nước.
Một phản ứng dị ứng nghiêm trọng có thể khiến tình trạng bệnh trở nên rất nặng ở những bệnh nhân tim mạch. Tuy nhiên, nguy cơ này rất hiếm gặp, chỉ ảnh hưởng đến một người trong số 2 triệu người. Lợi ích của việc chủng ngừa lớn hơn nhiều so với nguy cơ mắc các phản ứng dị ứng nghiêm trọng, do đó, không nên khuyến khích mọi người không tiêm vắc xin vì những rủi ro hiếm gặp đó.

Vắc xin Covid-19 khi tiêm vào cơ thể có tương tác với các thuốc điều trị tim mạch khác hay không?
Hiện tại không có báo cáo về tương tác giữa vắc xin và thuốc điều trị bệnh tim mạch, vì vậy bệnh nhân không được bỏ thuốc điều trị tim mạch trước hoặc sau khi tiêm vắc xin. Một số bệnh nhân đang sử dụng thuốc chống đông, kháng kết tập tiểu cầu, khi tiêm có thể bị đau, sưng và bầm tím xung quanh vết tiêm.
Một số lưu ý từ Hiệp hội Tim mạch châu Âu (ESC)
Nhiều bệnh nhân có các bệnh tim mạch sử dụng các thuốc chống đông máu như warfarin (thuốc đối kháng vitamin K) hoặc thuốc chống đông máu đường uống (DOACS). Một số bệnh nhân cũng sử dụng các thuốc chống kết tập tiểu cầu khác như: aspirin, clopidogrel, ticagrelor hoặc prasugrel.
Những bệnh nhân này có nguy cơ bị chảy máu sau chấn thương, bao gồm cả việc bị kim đâm vào bắp tay khi tiêm chủng Covid-19. Có thể dự đoán rằng nguy cơ bầm tím hoặc sưng tấy xung quanh vị trí tiêm sẽ tăng nhẹ ở những bệnh nhân này. Nên sử dụng loại kim tiêm cỡ nhỏ (cỡ 23 hoặc 25), sau đó ấn vào vị trí tiêm mà không cọ xát trong ít nhất 2 phút. Bệnh nhân cần được thông báo về nguy cơ tụ máu do tiêm.
Những bệnh nhân đang sử dụng warfarin (thuốc chống đông máu, giúp ngăn ngừa sự hình thành của các cục máu đông – phóng viên) cần được cập nhật xét nghiệm INR (xét nghiệm máu để đo thời gian đông máu – phóng viên) theo lịch trình và INR của họ dưới mức tối đa của khoảng điều trị có thể được tiêm bắp. Không giống như các vắc xin cúm, vắc xin Covid-19 chỉ có thể được tiêm dưới dạng tiêm bắp.
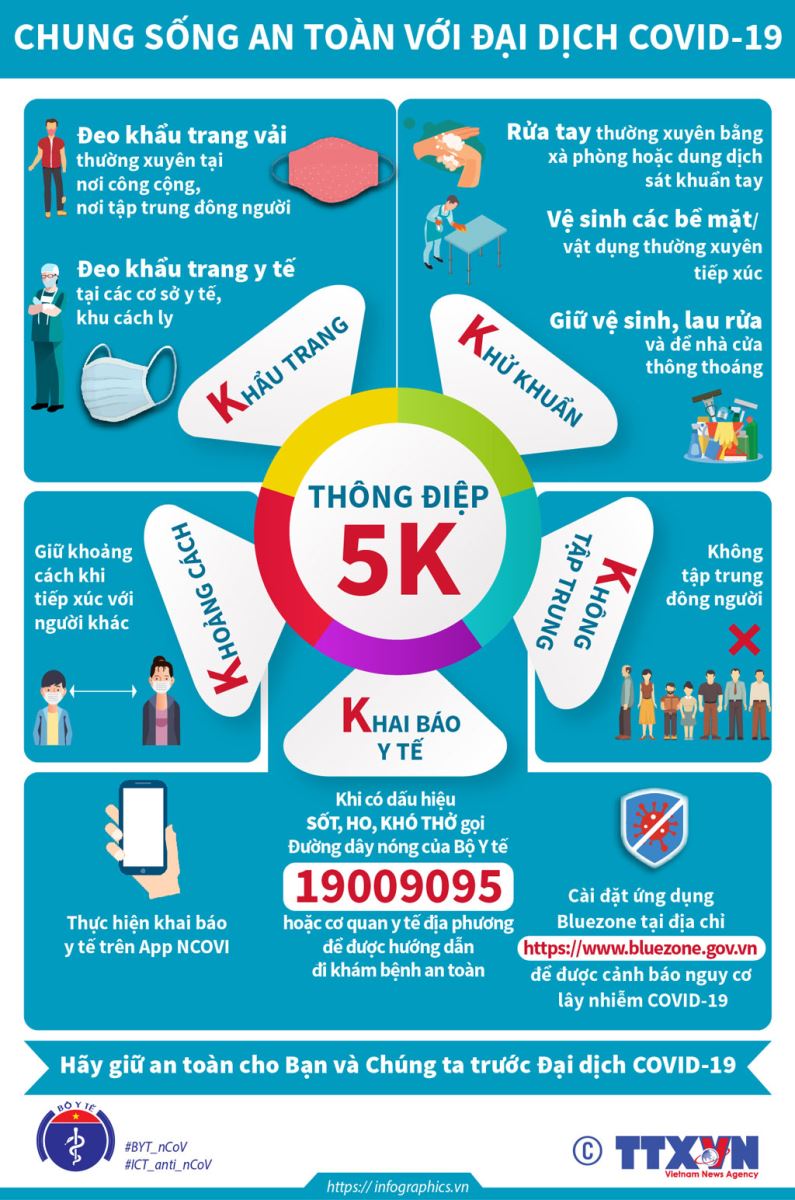
Sau khi tiêm vắc xin ngừa Covid-19, tất cả mọi người, trong đó có người bệnh tim mạch, cần tiếp tục sử dụng các biện pháp 5K phòng dịch khác như: Đeo khấu trang, giữ khoảng cách và sát khuẩn tay… Hiện nay, tất cả các loại vắc xin khi tiêm đủ 2 liều chỉ có khả năng bảo vệ cho người bệnh là 75 – 95% và chưa có bất cứ loại vắc xin nào bảo vệ 100% và nó cũng chỉ làm giảm tính trầm trọng của bệnh nếu có bị nhiễm virus.
Những trường nên trì hoãn tiêm vắc xin
Theo hướng dẫn của Bộ Y tế, 9 đối tượng trì hoãn tiêm chủng (đối với vắc xin của hãng AstraZeneca) gồm: người đang mắc bệnh cấp tính; phụ nữ mang thai, phụ nữ đang nuôi con bằng sữa mẹ; những người bị suy giảm khả năng đáp ứng miễn dịch, ung thư giai đoạn cuối, xơ gan mất bù; người trong vòng 14 ngày trước có điều trị corticoid liều cao hoặc điều trị hóa trị, xạ trị; người trong vòng 90 ngày trước có điều trị immunoglobulin hoặc điều trị huyết tương của người bệnh Covid-19; tiêm vắc xin khác trong vòng 14 ngày trước; người đã mắc Covid-19 trong vòng 6 tháng; người trên 65 tuổi; người bị giảm tiếu cầu hoặc rối loạn đông máu.
Ngoài ra, có 4 đối tượng cần thận trọng tiêm chủng gồm: Người có tiền sử dị ứng với các dị nguyên khác; người có bệnh nền nặng, bệnh mạn tính chưa được điều trị ổn định; người mất tri giác, mất năng lực hành vi; người có bệnh mạn tính có phát hiện thấy bất thường dấu hiệu sống (mạch dưới 60 lần/phút hoặc trên 100 lần/phút; huyết áp tăng hoặc giảm, nhịp thở trên 25 lần/phút…) phải được khám sàng lọc kỹ và tiêm chủng trong bệnh viện. Đặc biệt, chống chỉ định với người có tiền sử phản vệ từ độ 2 trở lên tại lần tiêm trước hoặc với bất cứ thành phần nào của vắc xin.
Những người đã có phản ứng nghiêm trọng với các chất khác (không liên quan đến vắc xin), ví dụ: thuốc uống hoặc động vật có vỏ… vẫn có thể tiêm vắc xin Covid-19 nhưng cần được theo dõi tại phòng khám trong tối đa 30 phút sau đó.
Theo tuoitre
